lunes, 23 de agosto de 2010
viernes, 20 de agosto de 2010
trichuris trichiura
Características del género Los miembros del géneroTr ich u r is son nematodos parásitos del intestino de los
mamíferos. Antiguamente a este género se le denominó con frecuenciaTrichocepha lus
El géneroTr ich u r is también llamados gusanos látigo debe ese nombre a la forma del
gusano, que parece un látigo con un más ancho "mango" en el final posterior. El Gro.
Trichuris incluye a varias especies que infectan el intestino grueso de sus huéspedes. Especies notables incluyen: • Trichuris trichiura (a veces Trichocephalus trichiuris) - causa tricuriasis • Trichuris vulpis (g. del perro) • Trichuris campanula (g. del gato) • Trichuris suis (g. del cerdo) 2. Morfología Además de la membrana vitelina, poseen una cubierta triple, una externa amarillenta,
una trasparente interna y la más externa impregnada de bilis. El macho mide 30 a 45
mm de longitud, tiene el extremo caudal
enrrollado hasta 360º o más, y sus órganos
genitales están formados por un testículo
largo y saculado, un vaso deferente y un
conducto eyeculador que se vacían en la
cloaca. Una espícula lanceolada sobresale a
través de una vaina retráctil peneada de
extremo bulboso cubierta de muchas espinas
pequeñas y curvas y la hembra mide de 35 a
50 mm y presenta un extremo posterior,
romo y redondeado. Sus órganos genitales
están formados por un solo ovario, un
oviducto y una bolsa uterina. El número de
huevos producidos diariamente por una
hembra se ha calcula de 3000 a 10000. Los
huevos miden de 50 a 54 por 23 micras,
tiene aspecto de limón con dos
prominencias polares, translúcidas
semejantes a tapones. Presentan
una cubierta amarillenta externa y
transparente interna. Los huevos
fertilizados no presentan
segmentación en la ovoposición.
Los huevecillos tienen forma
característica de barril, bolillo o
aspecto de limón.
Características del género Los miembros del géneroTr ich u r is son nematodos parásitos del intestino de los
mamíferos. Antiguamente a este género se le denominó con frecuenciaTrichocepha lus
El géneroTr ich u r is también llamados gusanos látigo debe ese nombre a la forma del
gusano, que parece un látigo con un más ancho "mango" en el final posterior. El Gro.
Trichuris incluye a varias especies que infectan el intestino grueso de sus huéspedes. Especies notables incluyen: • Trichuris trichiura (a veces Trichocephalus trichiuris) - causa tricuriasis • Trichuris vulpis (g. del perro) • Trichuris campanula (g. del gato) • Trichuris suis (g. del cerdo) 2. Morfología Además de la membrana vitelina, poseen una cubierta triple, una externa amarillenta,
una trasparente interna y la más externa impregnada de bilis. El macho mide 30 a 45
mm de longitud, tiene el extremo caudal
enrrollado hasta 360º o más, y sus órganos
genitales están formados por un testículo
largo y saculado, un vaso deferente y un
conducto eyeculador que se vacían en la
cloaca. Una espícula lanceolada sobresale a
través de una vaina retráctil peneada de
extremo bulboso cubierta de muchas espinas
pequeñas y curvas y la hembra mide de 35 a
50 mm y presenta un extremo posterior,
romo y redondeado. Sus órganos genitales
están formados por un solo ovario, un
oviducto y una bolsa uterina. El número de
huevos producidos diariamente por una
hembra se ha calcula de 3000 a 10000. Los
huevos miden de 50 a 54 por 23 micras,
tiene aspecto de limón con dos
prominencias polares, translúcidas
semejantes a tapones. Presentan
una cubierta amarillenta externa y
transparente interna. Los huevos
fertilizados no presentan
segmentación en la ovoposición.
Los huevecillos tienen forma
característica de barril, bolillo o
aspecto de limón.
mamíferos. Antiguamente a este género se le denominó con frecuenciaTrichocepha lus
El géneroTr ich u r is también llamados gusanos látigo debe ese nombre a la forma del
gusano, que parece un látigo con un más ancho "mango" en el final posterior. El Gro.
Trichuris incluye a varias especies que infectan el intestino grueso de sus huéspedes. Especies notables incluyen: • Trichuris trichiura (a veces Trichocephalus trichiuris) - causa tricuriasis • Trichuris vulpis (g. del perro) • Trichuris campanula (g. del gato) • Trichuris suis (g. del cerdo) 2. Morfología Además de la membrana vitelina, poseen una cubierta triple, una externa amarillenta,
una trasparente interna y la más externa impregnada de bilis. El macho mide 30 a 45
mm de longitud, tiene el extremo caudal
enrrollado hasta 360º o más, y sus órganos
genitales están formados por un testículo
largo y saculado, un vaso deferente y un
conducto eyeculador que se vacían en la
cloaca. Una espícula lanceolada sobresale a
través de una vaina retráctil peneada de
extremo bulboso cubierta de muchas espinas
pequeñas y curvas y la hembra mide de 35 a
50 mm y presenta un extremo posterior,
romo y redondeado. Sus órganos genitales
están formados por un solo ovario, un
oviducto y una bolsa uterina. El número de
huevos producidos diariamente por una
hembra se ha calcula de 3000 a 10000. Los
huevos miden de 50 a 54 por 23 micras,
tiene aspecto de limón con dos
prominencias polares, translúcidas
semejantes a tapones. Presentan
una cubierta amarillenta externa y
transparente interna. Los huevos
fertilizados no presentan
segmentación en la ovoposición.
Los huevecillos tienen forma
característica de barril, bolillo o
aspecto de limón.
Características del género Los miembros del géneroTr ich u r is son nematodos parásitos del intestino de los
mamíferos. Antiguamente a este género se le denominó con frecuenciaTrichocepha lus
El géneroTr ich u r is también llamados gusanos látigo debe ese nombre a la forma del
gusano, que parece un látigo con un más ancho "mango" en el final posterior. El Gro.
Trichuris incluye a varias especies que infectan el intestino grueso de sus huéspedes. Especies notables incluyen: • Trichuris trichiura (a veces Trichocephalus trichiuris) - causa tricuriasis • Trichuris vulpis (g. del perro) • Trichuris campanula (g. del gato) • Trichuris suis (g. del cerdo) 2. Morfología Además de la membrana vitelina, poseen una cubierta triple, una externa amarillenta,
una trasparente interna y la más externa impregnada de bilis. El macho mide 30 a 45
mm de longitud, tiene el extremo caudal
enrrollado hasta 360º o más, y sus órganos
genitales están formados por un testículo
largo y saculado, un vaso deferente y un
conducto eyeculador que se vacían en la
cloaca. Una espícula lanceolada sobresale a
través de una vaina retráctil peneada de
extremo bulboso cubierta de muchas espinas
pequeñas y curvas y la hembra mide de 35 a
50 mm y presenta un extremo posterior,
romo y redondeado. Sus órganos genitales
están formados por un solo ovario, un
oviducto y una bolsa uterina. El número de
huevos producidos diariamente por una
hembra se ha calcula de 3000 a 10000. Los
huevos miden de 50 a 54 por 23 micras,
tiene aspecto de limón con dos
prominencias polares, translúcidas
semejantes a tapones. Presentan
una cubierta amarillenta externa y
transparente interna. Los huevos
fertilizados no presentan
segmentación en la ovoposición.
Los huevecillos tienen forma
característica de barril, bolillo o
aspecto de limón.
legionelosis
Definición
La legionelosis es una enfermedad bacteriana de origen ambiental que suele presentar dos formas clínicas diferenciadas: la infección pulmonar o "Enfermedad del Legionario", que se caracteriza por neumonía con fiebre alta, y la forma no neumónica, conocida como "Fiebre de Pontiac", que se manifiesta como un síndrome febril agudo y de pronóstico leve.
La infección por Legionella puede ser adquirida en dos ámbitos, el comunitario y el hospitalario. En ambos casos la enfermedad puede estar asociada a varios tipos de instalaciones, equipos y edificios. Puede presentarse en forma de brotes y casos aislados o esporádicos.
Estas infecciones están causadas por un bacilo gram negativo de la especie Legionella que fue aislado por primera vez en 1977 en un brote epidémico, con 221 casos y 34 fallecimientos, ocurrido en el mes de julio de 1976 en Philadelphia en una Convención de Legionarios de la Legión Americana; de ahí su nombre.
Biología y ecología de la bactería
La Legionella es una bacteria ambiental capaz de sobrevivir en un amplio intervalo de condiciones físico-químicas, multiplicándose entre 20 ºC y 45 ºC, destruyéndose a 70 ºC. Su temperatura óptima de crecimiento es 35-37 ºC. Su nicho ecológico natural son las aguas superficiales, como lagos, ríos, estanques, formando parte de su flora bacteriana. Desde estos reservorios naturales la bacteria puede colonizar los sistemas de abastecimiento de las ciudades y, a través de la red de distribución de agua, se incorpora a los sistemas de agua sanitaria (fría o caliente) u otros sistemas que requieren agua para su funcionamiento como las torres de refrigeración. En algunas ocasiones, en estas instalaciones, mal diseñadas, sin mantenimiento o con un mantenimiento inadecuado, se favorece el estancamiento del agua y la acumulación de productos nutrientes de la bacteria, como lodos, materia orgánica, materias de corrosión y amebas, formando una biocapa. La presencia de esta biocapa, junto a una temperatura propicia, explica la multiplicación de Legionella hasta concentraciones infectantes para el ser humano. Si existe en la instalación un mecanismo productor de aerosoles, la bacteria puede dispersarse al aire. Las gotas de agua que contienen la bacteria pueden permanecer suspendidas en el aire y penetrar por inhalación en el aparato respiratorio.
Forma de transmisión al hombre
La entrada de Legionella en el organismo humano se produce por inhalación de aerosoles que contengan un número suficiente de bacterias.
No hay evidencia de transmisión persona a persona, ni de existencia de reservorios animales conocidos.
Por tanto para producir la enfermedad, Legionella debe contaminar un sistema de agua que favorezca el crecimiento y que además tenga la capacidad de producir aerosoles que terminan inhalándose.
La transmisión de Legionella al hombre requiere la existencia de un reservorio de la misma, un mecanismo de diseminación eficiente y un huésped susceptible a la infección. El inóculo bacteriano necesario irá en relación inversa a la virulencia del microorganismo y a los factores predisponentes del individuo expuesto.
Las instalaciones con riesgo de proliferación y dispersión de legionella son:
Torres de enfriamiento y condensadores evaporativos.
Sistemas de agua caliente sanitaria con acumulador y circuito de retorno.
Sistemas de agua climatizada con agitación constante y recirculación a través de chorros de alta velocidad o la inyección de aire (spas, jakuzzis, piscinas, vasos o bañeras terapéuticas, bañeras de hidromasaje, tratamientos con chorros a presión, otras).
Centrales humidificadoras industriales.
Sistemas de instalación interior de agua fría de consumo humano (tuberías, depósitos, aljibes), cisternas o depósitos móviles y agua caliente sanitaria sin circuito de retorno.
Equipos de enfriamiento evaporativo que pulvericen agua.
Humectadores.
Fuentes ornamentales.
Sistemas de riego por aspersión en medio urbano.
Sistemas de agua contra incendios.
Elementos de refrigeración por aerosolización al aire libre.
Otros aparatos que acumulen agua y puedan producir aerosoles.
Equipos de terapia respiratoria.
Respiradores.
Nebulizadores
Otros equipos médicos en contacto con las vías respiratorias.
Descripción y diagnóstico de la enfermedad
Área de Epidemiología. Sistema básico de vigilancia. Definición de casos: Legionelosis
Definición de caso
El diagnóstico de la legionelosis puede ser de sospecha o de confirmación. Los enfermos presentan una sintomatología clínica caracterizada por una infección aguda de vías respiratorias inferiores con signos focales de neumonía que se detectan por la auscultación médica y las pruebas radiológicas de neumonía, con el que se tendrá un diagnóstico presuntivo o de sospecha.
El diagnóstico de confirmación de la enfermedad se obtiene a partir de los resultados de laboratorio de las personas con sintomatología clínica de sospecha que además cumplen alguno de los siguientes criterios:
Demostración del antígeno Legionella pneumophila serogrupo 1, en orina por ELISA o RIA. Es una técnica de confirmación de diagnóstico rápida, disponible desde hace menos de una década, que tiene una sensibilidad y especificidad elevada. El antígeno en orina es detectable desde el inicio de los síntomas y en algunos de los casos hasta muchos meses después.
Aislamiento de cualquier especie o serogrupo de Legionella a partir de secreciones respiratorias, tejido pulmonar o sangre.
Seroconversión (aumento del título de anticuerpos en cuatro veces o más, con un segundo título mínimo de 128) frente a Legionella pnuemophila serogrupo 1 por inmunofluorescencia indirecta, en sueros tomados en la fase aguda y convaleciente de la enfermedad.
La legionelosis es una enfermedad bacteriana de origen ambiental que suele presentar dos formas clínicas diferenciadas: la infección pulmonar o "Enfermedad del Legionario", que se caracteriza por neumonía con fiebre alta, y la forma no neumónica, conocida como "Fiebre de Pontiac", que se manifiesta como un síndrome febril agudo y de pronóstico leve.
La infección por Legionella puede ser adquirida en dos ámbitos, el comunitario y el hospitalario. En ambos casos la enfermedad puede estar asociada a varios tipos de instalaciones, equipos y edificios. Puede presentarse en forma de brotes y casos aislados o esporádicos.
Estas infecciones están causadas por un bacilo gram negativo de la especie Legionella que fue aislado por primera vez en 1977 en un brote epidémico, con 221 casos y 34 fallecimientos, ocurrido en el mes de julio de 1976 en Philadelphia en una Convención de Legionarios de la Legión Americana; de ahí su nombre.
Biología y ecología de la bactería
La Legionella es una bacteria ambiental capaz de sobrevivir en un amplio intervalo de condiciones físico-químicas, multiplicándose entre 20 ºC y 45 ºC, destruyéndose a 70 ºC. Su temperatura óptima de crecimiento es 35-37 ºC. Su nicho ecológico natural son las aguas superficiales, como lagos, ríos, estanques, formando parte de su flora bacteriana. Desde estos reservorios naturales la bacteria puede colonizar los sistemas de abastecimiento de las ciudades y, a través de la red de distribución de agua, se incorpora a los sistemas de agua sanitaria (fría o caliente) u otros sistemas que requieren agua para su funcionamiento como las torres de refrigeración. En algunas ocasiones, en estas instalaciones, mal diseñadas, sin mantenimiento o con un mantenimiento inadecuado, se favorece el estancamiento del agua y la acumulación de productos nutrientes de la bacteria, como lodos, materia orgánica, materias de corrosión y amebas, formando una biocapa. La presencia de esta biocapa, junto a una temperatura propicia, explica la multiplicación de Legionella hasta concentraciones infectantes para el ser humano. Si existe en la instalación un mecanismo productor de aerosoles, la bacteria puede dispersarse al aire. Las gotas de agua que contienen la bacteria pueden permanecer suspendidas en el aire y penetrar por inhalación en el aparato respiratorio.
Forma de transmisión al hombre
La entrada de Legionella en el organismo humano se produce por inhalación de aerosoles que contengan un número suficiente de bacterias.
No hay evidencia de transmisión persona a persona, ni de existencia de reservorios animales conocidos.
Por tanto para producir la enfermedad, Legionella debe contaminar un sistema de agua que favorezca el crecimiento y que además tenga la capacidad de producir aerosoles que terminan inhalándose.
La transmisión de Legionella al hombre requiere la existencia de un reservorio de la misma, un mecanismo de diseminación eficiente y un huésped susceptible a la infección. El inóculo bacteriano necesario irá en relación inversa a la virulencia del microorganismo y a los factores predisponentes del individuo expuesto.
Las instalaciones con riesgo de proliferación y dispersión de legionella son:
Torres de enfriamiento y condensadores evaporativos.
Sistemas de agua caliente sanitaria con acumulador y circuito de retorno.
Sistemas de agua climatizada con agitación constante y recirculación a través de chorros de alta velocidad o la inyección de aire (spas, jakuzzis, piscinas, vasos o bañeras terapéuticas, bañeras de hidromasaje, tratamientos con chorros a presión, otras).
Centrales humidificadoras industriales.
Sistemas de instalación interior de agua fría de consumo humano (tuberías, depósitos, aljibes), cisternas o depósitos móviles y agua caliente sanitaria sin circuito de retorno.
Equipos de enfriamiento evaporativo que pulvericen agua.
Humectadores.
Fuentes ornamentales.
Sistemas de riego por aspersión en medio urbano.
Sistemas de agua contra incendios.
Elementos de refrigeración por aerosolización al aire libre.
Otros aparatos que acumulen agua y puedan producir aerosoles.
Equipos de terapia respiratoria.
Respiradores.
Nebulizadores
Otros equipos médicos en contacto con las vías respiratorias.
Descripción y diagnóstico de la enfermedad
Área de Epidemiología. Sistema básico de vigilancia. Definición de casos: Legionelosis
Definición de caso
El diagnóstico de la legionelosis puede ser de sospecha o de confirmación. Los enfermos presentan una sintomatología clínica caracterizada por una infección aguda de vías respiratorias inferiores con signos focales de neumonía que se detectan por la auscultación médica y las pruebas radiológicas de neumonía, con el que se tendrá un diagnóstico presuntivo o de sospecha.
El diagnóstico de confirmación de la enfermedad se obtiene a partir de los resultados de laboratorio de las personas con sintomatología clínica de sospecha que además cumplen alguno de los siguientes criterios:
Demostración del antígeno Legionella pneumophila serogrupo 1, en orina por ELISA o RIA. Es una técnica de confirmación de diagnóstico rápida, disponible desde hace menos de una década, que tiene una sensibilidad y especificidad elevada. El antígeno en orina es detectable desde el inicio de los síntomas y en algunos de los casos hasta muchos meses después.
Aislamiento de cualquier especie o serogrupo de Legionella a partir de secreciones respiratorias, tejido pulmonar o sangre.
Seroconversión (aumento del título de anticuerpos en cuatro veces o más, con un segundo título mínimo de 128) frente a Legionella pnuemophila serogrupo 1 por inmunofluorescencia indirecta, en sueros tomados en la fase aguda y convaleciente de la enfermedad.
La enfermedad de Lyme es causada por la bacteria Borrelia burgdoferi (B. burgdoferi). Ciertas garrapatas son portadoras de estas bacterias y las adquieren cuando pican ratones o venados infectados con la enfermedad de Lyme. Usted puede contraer la enfermedad si lo pica una garrapata infectada.
La enfermedad de Lyme fue descrita por primera vez en los Estados Unidos en 1975, en un pueblo llamado Old Lyme, en Connecticut. Actualmente se ha informado de casos en la mayor parte de los Estados Unidos. La mayoría de ellos ocurren en el noreste, Algunas partes de Minnesota y Wisconsin, los Estados de la región atlántica central y a lo largo de la costa pacífica. Esta enfermedad generalmente se observa a finales de la primavera, en el verano y a comienzos del otoño.
Existen tres etapas de la enfermedad de Lyme:
Etapa 1, llamada enfermedad de Lyme primaria
Etapa 2, llamada enfermedad de Lyme secundaria y enfermedad de Lyme de diseminación temprana
Etapa 3, llamada enfermedad de Lyme terciaria y enfermedad de Lyme crónica y persistente
Entre los factores de riesgo para la enfermedad de Lyme están:
Realizar actividades que incrementen la exposición a las garrapatas (por ejemplo, jardinería, cacería o excursionismo)
Tener una mascota que pueda llevar garrapatas a la casa
Caminar en pastizales altos
SíntomasSíntomas
No todas las personas infectadas con estas bacterias se enferman, pero cuando la persona se enferma realmente, los primeros síntomas se parecen a los de la gripe y abarcan:
Escalofríos
FiebreFiebre
Dolor de cabezaDolor de cabeza
LetargoLetargo
Dolores muscularesDolores musculares
Se puede presentar una erupción en "forma de escarapela", una mancha roja y plana o ligeramente elevada en el sitio de la picadura a menudo con un área clara en el centro. Esta lesión puede tener más de 1 a 3 pulgadas (2 a 7 cm) de ancho.
Los síntomas en personas en etapas avanzadas de la enfermedad abarcan:
Prurito generalizado
Inflamación articularInflamación articular
Rigidez en el cuelloRigidez en el cuello
Comportamiento inusual o extraño
Nota: las garrapatas Ixodes scapularis pueden ser tan pequeñas que sea casi imposible verlas. Muchas personas con la enfermedad de Lyme nunca ni siquiera vieron una garrapata.
Pruebas y exámenesPruebas y exámenes
Se puede hacer un examen de sangre para verificar la presencia de anticuerposanticuerpos frente a la bacteria que causa la enfermedad de Lyme. El que se utiliza con mayor frecuencia es el ELISA para la enfermedad de LymeELISA para la enfermedad de Lyme, cuyos resultados se confirman mediante una inmunotransferencia (Western blot ).
Un examen físico puede mostrar problemas articulares, cardíacos o cerebrales en personas con enfermedad de Lyme avanzada.
TratamientoTratamiento
Cualquier persona que haya sido picada por una garrapata debe ser vigilada cuidadosamente durante al menos 30 días.
La mayoría de las personas que resultan picadas por una garrapata NO contraen la enfermedad de Lyme.
Se puede administrar una dosis única de antibióticos a alguien poco después de haber sido picado por una garrapata, si se cumple todo lo que se menciona a continuación:
La persona tiene una garrapata adherida a su cuerpo que puede portar la enfermedad de Lyme. Esto generalmente quiere decir que una enfermera o un médico han examinado e identificado a la garrapata.
Se estima que la garrapata ha estado adherida a la persona durante por lo menos 36 horas.
La persona puede empezar a tomar antibióticos dentro de las 72 horas después de haber eliminado la garrapata
La persona tiene más de 8 años y no está en embarazo ni amamantando.
Se utiliza un ciclo completo de antibióticos para tratar a personas que tengan enfermedad de Lyme comprobada. El antibiótico específico que se utilice depende de la etapa de la enfermedad y de sus síntomas.
Ver también:
Enfermedad de Lyme primariaEnfermedad de Lyme primaria
Enfermedad de Lyme de diseminación tempranaEnfermedad de Lyme de diseminación temprana
Enfermedad de Lyme crónica y persistenteEnfermedad de Lyme crónica y persistente
Los medicamentos antinflamatorios, como el ibuprofeno, se recetan algunas veces para aliviar la rigidez articularrigidez articular.
PronósticoPronóstico
Si se diagnostica en sus primeras etapas, la enfermedad de Lyme se puede curar con antibióticos. Sin tratamiento, pueden presentarse complicaciones que comprometan las articulaciones, el corazón y el sistema nervioso.
En raras ocasiones, una persona continuará teniendo síntomas que pueden interferir con la vida diaria. Algunas personas llaman a esto síndrome posterior a la enfermedad de Lyme, para el cual todavía no hay ningún tratamiento eficaz.
Posibles complicacionesPosibles complicaciones
Las etapas avanzadas de la enfermedad de Lyme pueden causar inflamación articular prolongada (artritis de Lyme) y problemas del ritmo cardíaco. Los problemas del sistema nervioso (neurológicos) también son posibles y pueden abarcar:
Disminución de la concentración
Trastornos de memoria
Daño a nervios
Entumecimiento
Dolor
Parálisis de los músculos faciales
Trastornos del sueño
Problemas de visión
La enfermedad de Lyme fue descrita por primera vez en los Estados Unidos en 1975, en un pueblo llamado Old Lyme, en Connecticut. Actualmente se ha informado de casos en la mayor parte de los Estados Unidos. La mayoría de ellos ocurren en el noreste, Algunas partes de Minnesota y Wisconsin, los Estados de la región atlántica central y a lo largo de la costa pacífica. Esta enfermedad generalmente se observa a finales de la primavera, en el verano y a comienzos del otoño.
Existen tres etapas de la enfermedad de Lyme:
Etapa 1, llamada enfermedad de Lyme primaria
Etapa 2, llamada enfermedad de Lyme secundaria y enfermedad de Lyme de diseminación temprana
Etapa 3, llamada enfermedad de Lyme terciaria y enfermedad de Lyme crónica y persistente
Entre los factores de riesgo para la enfermedad de Lyme están:
Realizar actividades que incrementen la exposición a las garrapatas (por ejemplo, jardinería, cacería o excursionismo)
Tener una mascota que pueda llevar garrapatas a la casa
Caminar en pastizales altos
SíntomasSíntomas
No todas las personas infectadas con estas bacterias se enferman, pero cuando la persona se enferma realmente, los primeros síntomas se parecen a los de la gripe y abarcan:
Escalofríos
FiebreFiebre
Dolor de cabezaDolor de cabeza
LetargoLetargo
Dolores muscularesDolores musculares
Se puede presentar una erupción en "forma de escarapela", una mancha roja y plana o ligeramente elevada en el sitio de la picadura a menudo con un área clara en el centro. Esta lesión puede tener más de 1 a 3 pulgadas (2 a 7 cm) de ancho.
Los síntomas en personas en etapas avanzadas de la enfermedad abarcan:
Prurito generalizado
Inflamación articularInflamación articular
Rigidez en el cuelloRigidez en el cuello
Comportamiento inusual o extraño
Nota: las garrapatas Ixodes scapularis pueden ser tan pequeñas que sea casi imposible verlas. Muchas personas con la enfermedad de Lyme nunca ni siquiera vieron una garrapata.
Pruebas y exámenesPruebas y exámenes
Se puede hacer un examen de sangre para verificar la presencia de anticuerposanticuerpos frente a la bacteria que causa la enfermedad de Lyme. El que se utiliza con mayor frecuencia es el ELISA para la enfermedad de LymeELISA para la enfermedad de Lyme, cuyos resultados se confirman mediante una inmunotransferencia (Western blot ).
Un examen físico puede mostrar problemas articulares, cardíacos o cerebrales en personas con enfermedad de Lyme avanzada.
TratamientoTratamiento
Cualquier persona que haya sido picada por una garrapata debe ser vigilada cuidadosamente durante al menos 30 días.
La mayoría de las personas que resultan picadas por una garrapata NO contraen la enfermedad de Lyme.
Se puede administrar una dosis única de antibióticos a alguien poco después de haber sido picado por una garrapata, si se cumple todo lo que se menciona a continuación:
La persona tiene una garrapata adherida a su cuerpo que puede portar la enfermedad de Lyme. Esto generalmente quiere decir que una enfermera o un médico han examinado e identificado a la garrapata.
Se estima que la garrapata ha estado adherida a la persona durante por lo menos 36 horas.
La persona puede empezar a tomar antibióticos dentro de las 72 horas después de haber eliminado la garrapata
La persona tiene más de 8 años y no está en embarazo ni amamantando.
Se utiliza un ciclo completo de antibióticos para tratar a personas que tengan enfermedad de Lyme comprobada. El antibiótico específico que se utilice depende de la etapa de la enfermedad y de sus síntomas.
Ver también:
Enfermedad de Lyme primariaEnfermedad de Lyme primaria
Enfermedad de Lyme de diseminación tempranaEnfermedad de Lyme de diseminación temprana
Enfermedad de Lyme crónica y persistenteEnfermedad de Lyme crónica y persistente
Los medicamentos antinflamatorios, como el ibuprofeno, se recetan algunas veces para aliviar la rigidez articularrigidez articular.
PronósticoPronóstico
Si se diagnostica en sus primeras etapas, la enfermedad de Lyme se puede curar con antibióticos. Sin tratamiento, pueden presentarse complicaciones que comprometan las articulaciones, el corazón y el sistema nervioso.
En raras ocasiones, una persona continuará teniendo síntomas que pueden interferir con la vida diaria. Algunas personas llaman a esto síndrome posterior a la enfermedad de Lyme, para el cual todavía no hay ningún tratamiento eficaz.
Posibles complicacionesPosibles complicaciones
Las etapas avanzadas de la enfermedad de Lyme pueden causar inflamación articular prolongada (artritis de Lyme) y problemas del ritmo cardíaco. Los problemas del sistema nervioso (neurológicos) también son posibles y pueden abarcar:
Disminución de la concentración
Trastornos de memoria
Daño a nervios
Entumecimiento
Dolor
Parálisis de los músculos faciales
Trastornos del sueño
Problemas de visión
Suscribirse a:
Comentarios (Atom)













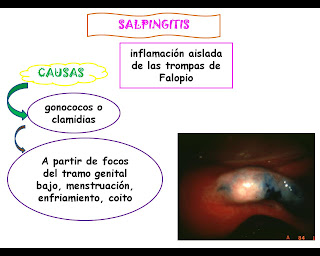



.jpg)


